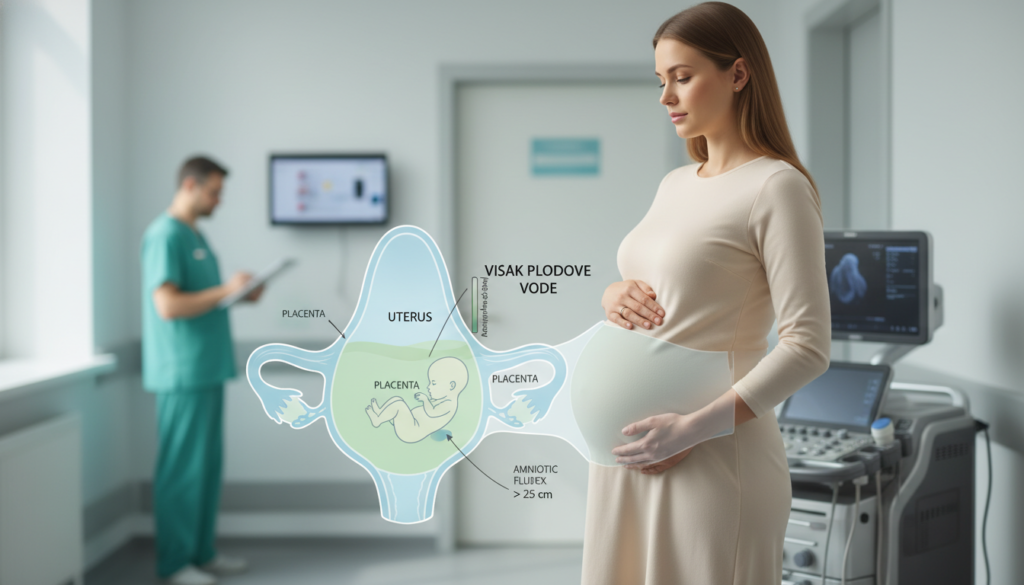
Oko 1 od 100 trudnoća ima polihidramnion, stanje poznato kao visak plodove vode. To zvuči retko, ali u praksi znači da se skoro svaki dan negde u Srbiji neka trudnica susretne sa ovom dijagnozom.
Plodova voda se prirodno menja kroz trudnoću: raste iz nedelje u nedelju, dostiže vrhunac oko 34. nedelje, a zatim postepeno opada do termina. Problem nastaje kada merenja pokažu da je višak plodove vode iznad očekivanog raspona, pa lekar treba da proveri da li je u pitanju bezazlena varijacija ili signal za dodatnu obradu.
Dobra vest je da je većina slučajeva blaga, čak oko 90%, i često ne nosi ozbiljne posledice. Ipak, izraženiji višak plodove vode može biti povezan sa trudničkim dijabetesom, infekcijama ili razvojnim problemima kod bebe, pa je važno da se stanje shvati ozbiljno, ali bez panike.
U nastavku objašnjavamo kako se visak plodove vode meri (najčešće putem AFI indeksa na ultrazvuku), kada su potrebne dodatne analize i koje opcije postoje za praćenje i lečenje. To može da ide od češćih kontrola do postupaka kao što je amnioredukcija, uz cilj da se smanje posledice viška plodove vode i da se trudnoća vodi što mirnije.
Najvažnije je da plan bude ličan i jasan: redovni pregledi i otvorena komunikacija sa ginekologom ili perinatologom često prave najveću razliku za sigurnost majke i bebe.
Ključne poruke
- Visak plodove vode se javlja kod oko 1% trudnoća.
- Količina plodove vode prirodno raste, vrh dostiže oko 34. nedelje, pa opada do termina.
- Većina slučajeva je blaga i često bez težih komplikacija.
- Izražen višak plodove vode može ukazivati na dijabetes u trudnoći, infekcije ili druge uzroke.
- Stanje se najčešće procenjuje ultrazvukom kroz AFI i dodatnim pregledima po potrebi.
- Praćenje i lečenje se prilagođavaju trudnici, kako bi se smanjile posledice viška plodove vode i stres.
Šta je visak plodove vode?
Tokom trudnoće, amnionska tečnost pravi zaštitni „jastuk“ oko bebe. Ona ublažava udarce i prigušuje spoljne zvuke. Ujedno pomaže bebi da se slobodno pomera, pa se mišići i kosti razvijaju ravnomerno.
U normalnim okolnostima, beba plodovu vodu guta i udiše, a zatim je „vraća“ kroz izdisaj i urin. Taj krug se stalno obnavlja, zato je količina plodove vode promenljiva iz nedelje u nedelju. Kada se taj balans poremeti, može da nastane višak plodove vode.
Definicija i osnovne informacije
Višak plodove vode se u medicini naziva polihidramnion. To znači da je količina tečnosti oko ploda veća nego što se očekuje za određenu nedelju trudnoće. Najčešće se primećuje u drugom ili trećem trimestru, na rutinskim kontrolama.
Amnionska tečnost je uglavnom voda, ali sadrži i belančevine, šećere, natrijum i kalijum, kao i antibakterijske elemente. Do početka porođaja obično je sterilna. U njoj se nalaze i ćelije ploda, najčešće sa kože, što lekarima ponekad daje dodatne informacije na pregledima.
Količina plodove vode prirodno raste kroz trudnoću: oko 25 ml u 10. nedelji, približno 500 ml oko 20. nedelje, a maksimum dostiže oko 34. nedelje (otprilike 750–900 ml). Pred termin, oko 40. nedelje, često se spušta na oko 600 ml. Kod polihidramniona taj uobičajeni tok može da „ode“ iznad očekivanih vrednosti.
Kako se diagnosticira stanje?
Dijagnoza se najčešće postavlja ultrazvučno, merenjem AFI (Amniotic Fluid Index) ili procenom najvećeg džepa tečnosti. Uobičajeno se kao normalno navodi AFI od 50 do 240 mm. Kada je AFI iznad 240 mm, govori se o polihidramnionu.
U praksi se pominje i „siva zona“ od 50 do 80 mm, kada je potreban oprez i češće kontrole, kako naglašava dr Bojan Inđić. Na taj način se prati da li se amnionska tečnost stabilizuje ili se postepeno povećava, što može ukazati na višak plodove vode.
| Ultrazvučni kriterijum | Opseg | Kako se obično tumači |
|---|---|---|
| AFI (Amniotic Fluid Index) | 50–240 mm | Najčešće se smatra urednim nalazom amnionske tečnosti |
| AFI (blago povišen) | 240–350 mm | Blagi polihidramnion, obično zahteva praćenje i ponovne provere |
| AFI (značajno povišen) | > 350 mm | Teži polihidramnion, obično se prati češće uz procenu stanja bebe i trudnice |
| AFI (snižene vrednosti) | < 50 mm | Oligoamnion; drugačiji problem, navodi se radi poređenja |
| Najveći džep tečnosti | < 20 mm | Jedan od kriterijuma koji može da ide u prilog oligoamnionu |
Uzroci viška plodove vode
Ravnoteža plodove vode stalno se menja: beba je stvara mokrenjem, zatim je guta, a deo prolazi i preko plodovih ovojaka. Kada se taj krug poremeti, količina tečnosti može da poraste. U praksi, uzroci viška plodove vode često ostanu nejasni, posebno kod blažih oblika.
Važno je znati da se višak može razvijati postepeno ili naglo. I kada se na ultrazvuku vidi veća količina, lekar obično traži širu sliku: rast bebe, posteljicu i opšte stanje trudnice, jer zdravstveni problemi viška plodove vode ne izgledaju isto kod svake trudnoće.
Genetski faktori
Kod težih oblika, uzroci viška plodove vode ponekad su povezani sa razvojnim stanjima koja otežavaju gutanje ploda. Tada se tečnost lakše „nagomila“, jer se sporije vraća u normalan tok. Zbog toga lekar može predložiti dodatne preglede i, po potrebi, genetske analize.
U ovim situacijama važan je timski pristup. Ginekolog, perinatolog i genetičar mogu zajedno da procene rizike i da objasne šta dalje ima smisla pratiti.
Okolišni faktori
Okoliš se u trudnoći često vidi kroz navike: ishranu, tempo života i dobijanje na težini. Naglo povećanje telesne težine i visok unos kalorija mogu da nagoveste problem sa šećerom u krvi, a to se zatim može odraziti i na količinu plodove vode.
Praktično, promene u jelovniku često su prvi korak: manje slatkiša i zaslađenih pića, više vlakana i redovni obroci. Ovakve mere ne objašnjavaju sve uzroke viška plodove vode, ali pomažu da se uklone faktori koji se mogu kontrolisati.
Zdravstveni problemi kod trudnica
Najčešći medicinski uzrok je gestacijski dijabetes. Kada je glukoza povišena, beba može da mokri više, pa se tečnost brže povećava. Zbog toga se u proceni često naglašavaju zdravstveni problemi viška plodove vode i proverava se glikemija, uz savet za ishranu i merenja po dogovoru sa lekarom.
Ređe, višak može pratiti intrauterine infekcije, Rh izoimunizaciju ili tumore posteljice. Tada se rade ciljane laboratorijske i serološke analize, uz dodatni ultrazvučni nadzor, kako bi se razjasnilo šta stoji u pozadini.
Kod blizanačkih trudnoća postoji posebna grupa rizika. U monohorionskoj trudnoći, sindrom transfuzije između blizanaca može dovesti do toga da jedan plod dobija više krvi i stvara više urina, dok drugi ima suprotan tok. Zbog toga se takve trudnoće prate pažljivije, jer zdravstveni problemi viška plodove vode mogu nastati brže nego kod jednoplodne trudnoće.
| Situacija u trudnoći | Kako utiče na plodovu vodu | Šta se obično proverava |
|---|---|---|
| Gestacijski dijabetes | Povišena glukoza podstiče veću fetalnu diurezu i porast tečnosti | Šećer u krvi, kriva opterećenja glukozom, praćenje AFI i rasta ploda |
| Stanja koja otežavaju gutanje ploda | Tečnost se sporije „troši“, pa se lakše nagomila | Detaljan ultrazvuk anatomije, konsultacije i po potrebi genetske analize |
| Infekcije i Rh izoimunizacija | Mogu promeniti fetalnu cirkulaciju i ravnotežu stvaranja tečnosti | Serološki testovi, krvna slika, Dopler i ciljane kontrole |
| Sindrom transfuzije između blizanaca | Jedan plod može stvarati više urina, drugi manje, pa dolazi do neravnomerne količine tečnosti | Česte ultrazvučne kontrole, procena posteljice i protoka krvi |
Simptomi viška plodove vode
Višak plodove vode u trudnoći često se otkrije na pregledu pre nego što se bilo šta jasno oseti. Tečnost se može povećavati postepeno, pa se telo prilagodi i signali budu tihi. Ipak, dobro je da znate koji simptomi viška plodove vode mogu da se pojave, kako biste na vreme pomenuli promene ginekologu.
Fizički simptomi
Najčešći utisak je da je stomak veći nego što biste očekivali za gestacijsku dob. Koža na stomaku može delovati zategnuto i sjajno, a odeća odjednom postane tesna. Ovakvi simptomi viška plodove vode nisu uvek dramatični, ali su vredni pomena na kontroli.
Kako materica raste, može se javiti pritisak u karlici i osećaj težine. Neke trudnice primete učestalo mokrenje, jer materica pritiska bešiku. Otoci, posebno nogu i članaka, mogu biti izraženiji na kraju dana.
Kada uvećana materica potiskuje dijafragmu, disanje može postati pliće, naročito pri hodu ili penjanju uz stepenice. U retkim situacijama javlja se i ubrzan rad srca. Ako primetite brz porast obima stomaka, jaču dispneju ili nagle edeme, važno je da se uradi procena, jer se tako smanjuje rizik od posledice viška plodove vode u kasnijem toku trudnoće.
| Šta možete da primetite kod kuće | Kako se obično opisuje | Kada vredi javiti se ranije |
|---|---|---|
| Stomak „naglo porastao” | Osećaj zategnutosti, koža sjajna, teže je naći položaj za sedenje | Kada se obim menja primetno u kratkom periodu ili se javi bol |
| Otežano disanje | Kratak dah pri manjem naporu, potreba za češćim pauzama | Ako se javlja u mirovanju ili vas budi noću |
| Otoci nogu | Težina u potkolenicama, otisci čarapa, zatezanje u cipelama | Ako su otoci nagli, asimetrični ili praćeni nelagodom |
| Učestalo mokrenje i pritisak u karlici | Česta potreba za toaletom, osećaj „punog” donjeg stomaka | Ako se pojavi peckanje, temperatura ili bol u donjem delu leđa |
Psihološki simptomi
Pored telesnih promena, višak plodove vode u trudnoći može da donese i mentalni teret. Često se javljaju stres i anksioznost, posebno u drugom i trećem trimestru, kada se čeka kontrolni ultrazvuk i objašnjenje uzroka. Neizvesnost zna da bude teža od samog nalaza.
Mnogima prija informacija da su blage forme česte i da se uz redovno praćenje najčešće drže pod kontrolom. Zato je korisno da na pregledu tražite jasne, konkretne podatke: AFI vrednosti, plan kontrola i šta tačno pratite između pregleda. Takav razgovor pomaže da se razumeju simptomi viška plodove vode i da se realnije sagledaju moguće posledice viška plodove vode, bez nepotrebnog straha.
Dijagnostika viška plodove vode
Kada postoji sumnja na višak plodove vode, cilj dijagnostike je da se stanje izmeri tačno i da se proveri šta ga može pratiti. Najčešće se kreće od pregleda koji su već deo rutinskog praćenja trudnoće, a zatim se planiraju dodatne analize prema nalazu i gestacijskoj nedelji.
U praksi je važno da se rezultati posmatraju zajedno: ultrazvučna procena, laboratorija i opšte stanje trudnice. Tako lekar dobija širu sliku, bez oslanjanja na samo jedan broj ili jedan test.
Uloga ultrazvuka
Ultrazvuk je osnovna metoda kada se proverava ultrazvuk polihidramnion. Tokom pregleda meri se AFI indeks plodove vode u četiri kvadranta materice, tako što se sabiraju najdublji vertikalni džepovi tečnosti.
Pored same količine tečnosti, ultrazvukom se procenjuju rast i proporcije ploda, pokreti, položaj, kao i ključne anatomske strukture. Ovakav pregled pomaže da se na vreme primete okolnosti koje mogu ići uz povećanu plodovu vodu, i da se planira učestalost kontrola.
| Parametar | Kako se meri | Okvirno tumačenje |
|---|---|---|
| AFI indeks plodove vode | Sabiranje najdubljih vertikalnih džepova u 4 kvadranta | Normalno 50–240 mm; blagi 240–350 mm; teški > 350 mm; oligoamnion < 50 mm |
| Najveći vertikalni džep | Merenje najdubljeg džepa tečnosti u jednom polju | Dodatni kriterijum za manjak: < 20 mm |
| Procena ploda | Biometrija, pokreti, osnovna anatomija i položaj | Usmerava dalju obradu i plan praćenja kroz kontrolne preglede |
Kod blažih nalaza, uz uredan skrining na dijabetes i pregledanu anatomiju ploda, pristup se često svodi na pažljivo praćenje. U tom periodu se obično dogovara kada je sledeća kontrola i koje parametre treba pratiti na svakom pregledu.
Laboratorijske analize
Laboratorija pomaže da se proveri da li metabolički ili imunološki faktori igraju ulogu. Često se radi skrining i praćenje glukoze, uz OGTT prema preporuci ginekologa, a kada je relevantno i kontrola HbA1c ili samomerenje glikemije.
Ako plodova voda nastavlja da raste ili postoji sumnja na uzrok, lekar može uključiti serologiju i druge testove na infekcije, kao i obradu Rh izoimunizacije kada je indikovana. Na osnovu toga se planira da li je potrebna dodatna fetalna procena ili ciljane analize.
U odabranim situacijama razmatra se amniocenteza plodova voda, jer može imati dijagnostičku vrednost kroz analizu ćelija i biohemijskog sastava, kao i kroz proveru na infekcije i hromozomske promene. Isti postupak se ponekad koristi i kada je cilj kontrolisano odstranjivanje dela tečnosti, uz pažljivo praćenje majke i bebe.
Lečenje viška plodove vode
Kada se postavi dijagnoza, plan pravi ginekolog–perinatolog prema uzroku, gestacijskoj dobi i meri na ultrazvuku. U praksi, kako se rešiti viška plodova vode najčešće znači smanjiti rizik i tegobe, a ne „na silu” brzo spustiti količinu plodove vode.
Lečenje polihidramniona se obično vodi kroz redovne kontrole i jasne ciljeve praćenja. Kod blažih nalaza (AFI oko 240–350 mm) često se bira pažljivo posmatranje, dok se kod težih (AFI preko 350 mm) češće razmatra aktivniji pristup.
Medicinske metode
Kod blagih slučajeva lekar može preporučiti očekivano praćenje: češće ultrazvuke, kontrolu telesne mase i proveru glikemije. Po potrebi se radi CTG, a razmak između ultrazvuka je često 1–2 nedelje, u zavisnosti od procene.
Ako postoji sumnja ili potvrda gestacijskog dijabetesa, ishrana dobija veću ulogu. Manji i češći obroci, više povrća, integralne žitarice i proteini, uz ograničenje rafinisanih šećera i zasićenih masti, pomažu da se glikemija drži stabilno, što može uticati i na AFI.
Umereno kretanje, uz odobrenje lekara, često prija: lagano hodanje 20–30 minuta, plivanje ili prenatalna joga. Kraće i češće aktivnosti se obično lakše podnose od napornih treninga, naročito kada stomak brzo raste.
Lekovi se uvode samo po indikaciji. To mogu biti tokolitici kada se jave ili prete kontrakcije, kortikosteroidi za sazrevanje fetalnih pluća u skladu sa nedeljama trudnoće, kao i terapija za gorušicu ili mučninu kada uvećana materica pojača tegobe.
Važno je razjasniti izraz saveti za sušenje viška plodova vode: u medicini to najčešće znači kontrolu uzroka (posebno glikemije) i praćenje, a ne samostalne metode ili „čajeve” bez nadzora.
Hirurške intervencije
Kod težih oblika ili kada simptomi postanu izraženi, može se razmotriti amnioredukcija (terapijska amniocenteza). To je kontrolisano odstranjivanje dela plodove vode radi smanjenja pritiska i nelagodnosti, i radi se u bolničkim uslovima uz nadzor.
Ova procedura se češće uzima u obzir kada postoji veći rizik, kao što su preteći prevremeni porođaj, problemi sa pupčanom vrpcom ili sumnja na komplikacije sa posteljicom. U dogovoru sa timom, ovakav pristup može biti deo odgovora na pitanje kako se rešiti viška plodova vode, uz paralelno praćenje uzroka.
| Pristup | Kada se najčešće razmatra | Šta uključuje u praksi | Na šta se posebno pazi |
|---|---|---|---|
| Očekivano praćenje | Blagi polihidramnion, stabilni simptomi | Ultrazvuk na 1–2 nedelje, kontrola težine i glikemije, CTG po potrebi | Promene AFI, osećaj zatezanja, pojava kontrakcija |
| Ishrana kod gestacijskog dijabetesa | Kada je glikemija povišena ili sumnjiva | Manji i češći obroci, više vlakana, ograničenje šećera i zasićenih masti | Vrednosti šećera, dobijanje na težini, tolerancija na obroke |
| Umerena fizička aktivnost | Kada nema kontraindikacija i lekar odobri | Hodanje, plivanje, prenatalna joga, kraće i češće sesije | Dah, umor, bol, učestalost kontrakcija |
| Terapija lekovima po indikaciji | Kontrakcije, rizik prevremenog porođaja, jače tegobe | Tokolitici, kortikosteroidi, lekovi za gorušicu i mučninu prema proceni | Neželjeni efekti, odgovor na terapiju, dalji plan praćenja |
| Amnioredukcija (amnioderivacija) | Teži polihidramnion, izraženi simptomi ili veći rizik | Kontrolisano uklanjanje dela plodove vode u bolnici, uz monitoring | Znaci infekcije, kontrakcije, stanje bebe i posteljice |
Rizici povezani sa viškom plodove vode
Višak plodove vode može izgledati kao “samo” nalaz na ultrazvuku, ali u praksi menja kako se trudnoća prati iz nedelje u nedelju. Posledice viška plodove vode najčešće se vide kroz jače tegobe i potrebu za češćim kontrolama, naročito u trećem trimestru.
Kada je AFI povišen (često se kao prag navodi oko 24 cm), lekar obično prati i brzinu rasta stomaka, pritisak, disanje i kontrakcije. Ako je rizik veći, nekad se preporučuje i bolnički nadzor; više detalja je dostupno u tekstu višak ili manjak plodove vode.

Komplikacije za majku
Kod ovog stanja materica se previše rasteže, pa se lakše javljaju prevremene kontrakcije i prevremeni porođaj. Komplikacije polihidramniona mogu uključiti i nepravilan ritam kontrakcija, što porođaj ponekad čini nepredvidivim i zahteva brzu odluku tima.
Zdravstveni problemi viška plodove vode često se osećaju kroz svakodnevne tegobe: otežano disanje, otoke, ubrzan rad srca, pritisak na bešiku i češće mokrenje. Kod težih oblika, lekar posebno pazi na situacije kao što su odvajanje posteljice i problemi povezani sa pupčanom vrpcom.
- Šta obično znači “pojačan nadzor”: češći ultrazvuk i CTG, procena grlića i praćenje kontrakcija.
- Koji je cilj: da se na vreme uoče promene koje mogu dovesti do hitnih intervencija.
Komplikacije za bebu
Kod težeg polihidramniona (često se navodi vrednost preko 35 cm kao važan signal), postoji veća verovatnoća da je stanje povezano sa fetalnim anomalijama, naročito onima koje otežavaju gutanje. Tada se obično predlažu dodatne analize i detaljniji pregled anatomije ploda, uz intenzivniji nadzor.
Posledice viška plodove vode za bebu mogu se pratiti kroz potrebu za češćim kontrolama rasta, pokreta i ukupne dobrobiti ploda. Kada postoji realan rizik prevremenog porođaja, planira se terapija koja pomaže sazrevanju pluća, a istovremeno se procenjuje da li su potrebni lekovi za smirivanje kontrakcija.
| Na šta se obraća pažnja | Zašto je važno | Kako se najčešće prati |
|---|---|---|
| Rizik prevremenih kontrakcija | Smanjuje se šansa za iznenadan prevremeni porođaj | Pregled, procena grlića, CTG po potrebi |
| Disanje i opšte stanje trudnice | Uočavaju se zdravstveni problemi viška plodove vode koji traže bržu reakciju | Kontrola simptoma, pritiska i otoka, plan nadzora |
| Dobrobit i rast ploda | Procena da li postoje komplikacije polihidramniona povezane sa razvojem | Ultrazvuk, Doppler, praćenje pokreta |
Prevencija viška plodove vode
Prevencija počinje u svakodnevnim navikama i u tome kako se prate promene na pregledima. Kada se na vreme uoče signali, lakše se planira kontrola tokom trudnoće i smanjuje rizik da se razvije višak plodove vode.
Zdrav način života tokom trudnoće
Ishrana koja drži šećer u krvi stabilnim često ide uz više povrća, proteina i punozrnatih namirnica. Manje rafinisanih šećera i redovno praćenje dobijanja na težini mogu pomoći, jer nagli porast nekad ide uz veći rizik za višak plodove vode.
Umerena aktivnost, uz saglasnost ginekologa, može biti jednostavna: šetnja, plivanje ili prenatalna joga. Takvo kretanje podržava cirkulaciju, metabolizam i san, što se uklapa u prevencija polihidramniona bez velikih odricanja.
Ako postoje hronične bolesti, posebno dijabetes, koristi se plan koji se postavlja još pre začeća, uz folnu kiselinu i dogovor o terapiji. U praksi se često naglašava da je dobra priprema nekoliko meseci ranije važan oslonac za kontrola tokom trudnoće.
Redovni pregledi i monitoring
Na prenatalnim kontrolama se ultrazvukom meri indeks plodove vode (AFI), što je jedan od najkorisnijih pokazatelja za praćenje. Vrednosti AFI iznad 240 mm usmeravaju na polihidramnion, dok AFI ispod 50 mm govori u prilog oligoamnionu, pa se nadzor po potrebi pojačava.
| AFI raspon (mm) | Kako se tumači | Šta se obično radi u praksi |
|---|---|---|
| < 50 | Oligoamnion | Češći pregledi, procena rasta ploda i protoka, dogovor o daljim analizama |
| 50–240 | Uredan nalaz | Standardni intervali pregleda i praćenje simptoma, uz redovan ultrazvuk |
| 240–350 | Blagi polihidramnion | Kontrolni ultrazvuk ranije, procena mogućih uzroka i plan pojačanog nadzora |
| > 350 | Teški polihidramnion | Učestaliji ultrazvuk na 1–2 nedelje, dodatna dijagnostika i monitoring po indikaciji |
Skrining na gestacijski dijabetes (OGTT) i praćenje glikemije imaju važnu ulogu, jer povišen šećer može uticati na količinu plodove vode. Kada su rezultati uredni, kontrole ostaju uobičajene; kod odstupanja, kontrola tokom trudnoće postaje intenzivnija i jasnije se određuju sledeći koraci.
Za praktičan pregled tema i objašnjenja oko ultrazvuka i AFI, korisno je pročitati i vodič višak plodove vode. Takve informacije pomažu da se pitanja za pregled pripreme na vreme, što podržava prevencija polihidramniona kroz bolje razumevanje nalaza.
Psihološki aspekti viška plodove vode
Kada se u trudnoći pojavi višak plodove vode, misli često odmah odu na najgore. Čekanje kontrola i nalaza može da pojača napetost, čak i kada su promene blage i česte u praksi. Dobra vest je da jasne informacije i stabilna rutina mogu da donesu smanjenje stresa iz dana u dan.
Kako se nositi sa stresom?
Najpre, vredi da na pregledu tražite konkretno objašnjenje: koje su AFI vrednosti, šta se prati i kada je sledeća kontrola. Kada imate plan praćenja, neizvesnost se smanjuje, a odluke deluju manje zastrašujuće. Cilj dodatnih provera je da se razume uzrok, a ne da se stvara strah.
Za smanjenje stresa pomažu male, ponovljive navike koje ne opterećuju telo. Kratke vežbe disanja, blago istezanje i lagana šetnja često poprave san i raspoloženje.
- Disanje 4-7-8: udah 4, zadržaj 7, izdah 8 (3–4 kruga)
- Večernja rutina: topli tuš, prigušeno svetlo, bez ekrana 30 minuta pre spavanja
- Lagano istezanje leđa i kukova, u granicama udobnosti
Ako brige preplavljuju dan ili utiču na apetit i san, razgovor sa psihologom može da vrati osećaj kontrole. Grupna podrška u okviru škole za trudnice takođe pomaže, jer čujete pitanja koja i sami nosite u sebi.
Podrška porodice i prijatelja
Emocionalna podrška u trudnoći je često jednako važna kao i medicinski nadzor, posebno kada je prisutan višak plodove vode. Pomaže da se osećate viđeno i mirnije, bez stalnog dokazivanja da vam je teško. Najviše znači kada okolina sluša, a ne prekida savetima.
Praktična pomoć smanjuje dnevni pritisak i čuva energiju za preglede i odmor. Partner može da ide na kontrole, da zajedno zapišete pitanja i da uskladite obroke, naročito ako se prati glikemija.
| Vrsta podrške | Kako izgleda u praksi | Šta donosi |
|---|---|---|
| Prisustvo na kontrolama | Partner ide na ultrazvuk, beleži AFI vrednosti i termin sledeće provere | Manje zaboravljenih informacija, veći osećaj sigurnosti i smanjenje stresa |
| Pomoć u kući | Podela kućnih obaveza, priprema laganijih obroka, planiranje kupovine | Više odmora i lakše pridržavanje preporuka lekara |
| Podsetnici i ritam dana | Podsetnik za termine, kratke zajedničke šetnje, mirnija večernja rutina | Stabilniji san, manje napetosti, bolja svakodnevna organizacija |
| Razgovor bez pritiska | Prijatelji pitaju kako ste, nude da slušaju, bez dramatizacije i poređenja | Emocionalna podrška u trudnoći i više poverenja u sopstveno telo |
Kada se podrška uklopi sa jasnim planom praćenja, dani postaju predvidljiviji. To olakšava da se i briga i umor drže pod kontrolom, čak i dok se prati višak plodove vode.
Saveti za trudnice
Kada se pojavi sumnja na polihidramnion, rutina pregleda postaje važna. Ovi saveti za trudnice pomažu da razgovor sa lekarom bude jasniji, a plan praćenja lakši za praćenje. Posebno je korisno da unapred znate šta znači kontrola AFI i koje podatke vredi poneti sa sobom.
Kako pripremiti se za pregled?
Spakujte kompletnu dokumentaciju u jednu fasciklu. Najčešće se traže prethodni ultrazvučni nalazi sa AFI vrednostima, laboratorija (glukoza, OGTT, po potrebi HbA1c) i CTG izveštaji ako ih imate. Tako lekar brže poveže nalaze i odluči kako da se uradi kontrola AFI u narednim nedeljama.
Pre pregleda zapišite promene koje primećujete. Koristan je kratak dnevnik: obim stomaka, otežano disanje, otoci, pritisak u stomaku, učestalost mokrenja, nagli porast telesne mase i promene u pokretima bebe. Ove informacije često otvaraju i pitanje kako se rešiti viška plodova vode na bezbedan način, kroz praćenje i ciljane korake.
- Ponesite sve nalaze na papiru ili u telefonu, ali i zapišite poslednje AFI brojeve.
- Napravite listu pitanja i dogovorite okvirni plan dolazaka (nekad na 1–2 nedelje, u zavisnosti od nalaza).
- Odmah se javite ako imate izraženo gušenje, nagle otoke lica i ruku, jake i redovne kontrakcije pre 37. nedelje ili primetno manje pokreta bebe.
| Šta da ponesete | Zašto je važno na pregledu | Šta možete zabeležiti kod kuće |
|---|---|---|
| Ultrazvuk sa AFI vrednostima | Omogućava poređenje trendova i precizniju kontrola AFI | Datum pregleda i kako ste se osećali tog dana |
| OGTT, glukoza, HbA1c (po potrebi) | Pomaže proceni rizika od gestacijskog dijabetesa | Vreme obroka i subjektivni osećaj žeđi ili umora |
| CTG izveštaji (ako postoje) | Daje uvid u stanje bebe i ritam praćenja | U koje doba dana su pokreti bebe najjači |
Pitanja koja treba postaviti lekaru
Na pregledu je lakše kada pitanja imate na papiru. Jasna pitanja smanjuju stres i pomažu da razumete sledeće korake, uključujući kako se rešiti viška plodova vode u vašoj situaciji. U fokus stavite nalaze, učestalost praćenja i opcije lečenja.
- Koja je moja AFI vrednost i da li spada u blagi (240–350 mm) ili teški (>350 mm) polihidramnion?
- Da li je urađen ili treba uraditi skrining na gestacijski dijabetes (OGTT) i kako da pratim glikemiju?
- Da li je anatomija ploda detaljno sagledana i da li postoji potreba za dodatnim virusološkim ili genetskim analizama?
- Koliko često treba da radim ultrazvuk i kada se uvodi CTG, u skladu sa planom za kontrola AFI?
- U kojim situacijama se razmatra terapijska amniocenteza (amnioredukcija) i koji su ciljevi, poput smanjenja pritiska i rizika od prevremenog porođaja?
- Da li su potrebni tokolitici ili kortikosteroidi, i u kom trenutku trudnoće?
Uz ovakvu pripremu, saveti za trudnice postaju praktičan alat, a ne spisak obaveza. Kada znate šta nosite, šta pratite i šta pitate, lakše ostajete mirni i organizovani tokom svake kontrola AFI.
Zaključak
Visak plodove vode (polihidramnion) se javlja u oko 1% trudnoća i najčešće je blag. Stanje se obično meri ultrazvukom, kroz AFI; vrednost iznad 240 mm ukazuje na polihidramnion, a teški oblik je iznad 350 mm. Dobra vest je da se količina plodove vode prirodno menja, dostiže vrhunac oko 34. nedelje i potom opada.
U oko 90% slučajeva rizik je mali kada se trudnica redovno prati. Ipak, posledice viška plodove vode mogu nastati zbog prevelikog rastezanja materice, pa raste šansa za prevremeni porođaj i porođajne komplikacije. Kod težih oblika češće se traži i uzrok na strani bebe, zbog mogućih pridruženih stanja.
Ključna poruka je da se uzrok često može držati pod kontrolom, posebno kada je u pitanju trudnički dijabetes. Tada višak plodove vode lečenje može da krene od dijete i kontrole glikemije, uz plan koji vodi ginekolog ili perinatolog. Po potrebi se rade i laboratorijske, virusološke ili genetske analize, a u odabranim situacijama i terapijska amniocenteza.
Ne odlažite provere: dogovorite redovne prenatalne kontrole sa merenjem AFI i uradite skrining na gestacijski dijabetes kada lekar preporuči. Odmah se javite ako se simptomi naglo pojačaju, kao što su otežano disanje, izraženi otoci, kontrakcije pre 37. nedelje ili smanjeni pokreti bebe. Uz jasan plan i podršku partnera i porodice, visak plodove vode se najčešće vodi mirno i bezbedno.